Статья обновлена 31 декабря 2022 года в соответствии с утвержденными клиническими рекомендациями
Когда мне нужно быстро оценить руководство по медицине неотложных состояний, первым делом я открываю раздел “Анафилактический шок”. Если там нет откровенной дичи, можно листать дальше, но в некоторых случаях хочется заплакать и книжку закрыть. А уж если глава называется “Анафилаксия”, то на сердце становится тепло и я приступаю к вдумчивому чтению.
На мой взгляд, есть важный момент в изучении острых аллергических реакций, на котором не очень заостряют внимание при обучении врачей и фельдшеров скорой медицинской помощи. С точки зрения медицины неотложных состояний реакции гиперчувствительности можно разделить на две группы:
- от которых ваш пациент погибнет в ближайшие минуты и часы;
- которые не угрожают жизни.
Жизнеугрожающую реакцию гиперчувствительности в зарубежных (а в последние годы и во многих отечественных) руководствах называют анафилаксией. В этой группе объединены состояния, которым нас учили по отдельности: анафилактический шок и ангионевротический отек с нарушением проходимости дыхательных путей. Такое объединение имеет под собой прочную клиническую основу: и то, и другое состояние требует экстренного внутримышечного введения эпинефрина (адреналина).
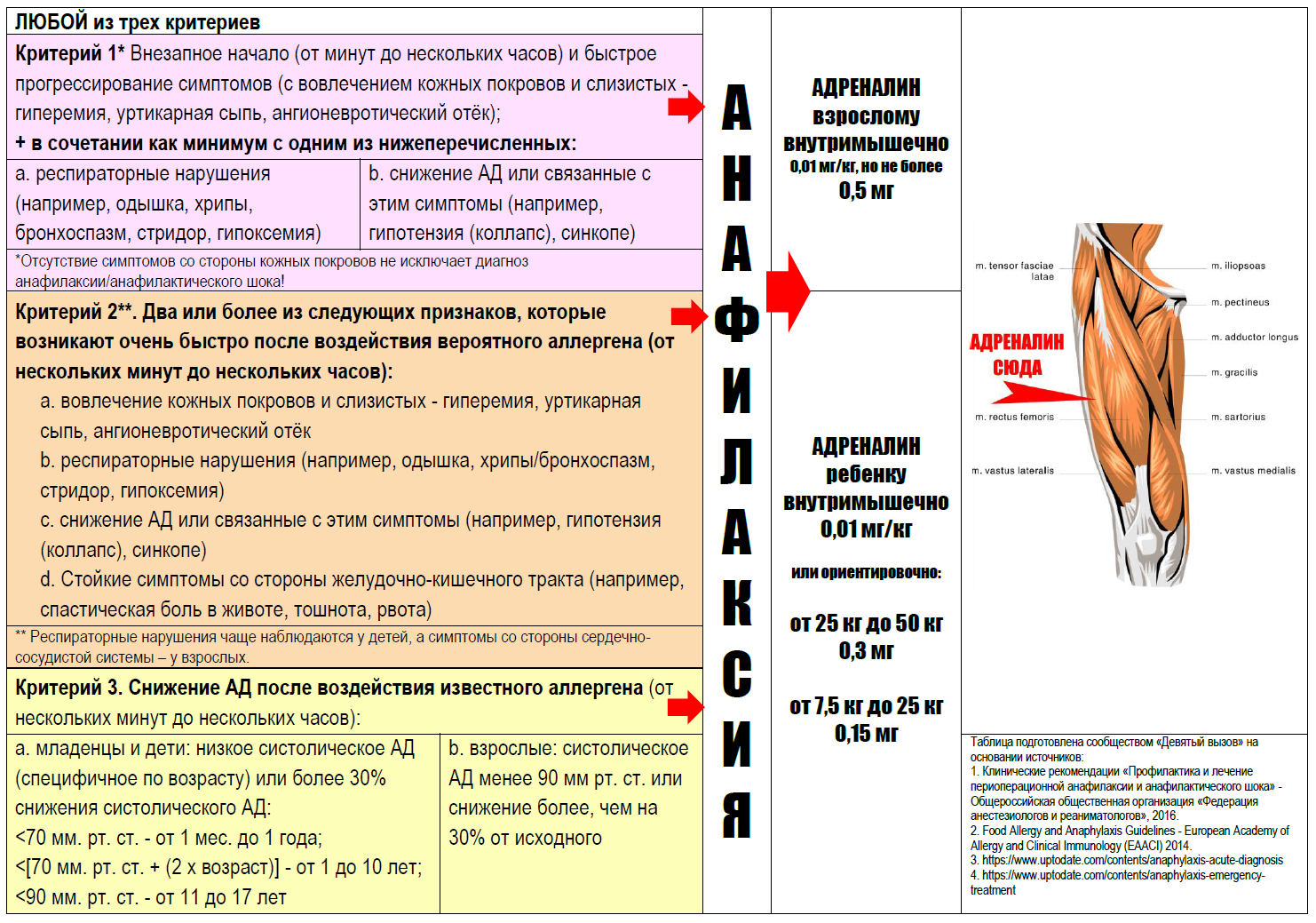
Анафилаксия – одно из наиболее стремительно развивающихся неотложных состояний, поэтому жизненно важно распознать ее как можно скорее. Для этого приняты четкие диагностические критерии. Для установления диагноза анафилаксии достаточно выполнения одного любого критерия из трех.
Критерий 1*
Внезапное начало (от минут до нескольких часов) и быстрое прогрессирование симптомов (с вовлечением кожных покровов и слизистых – гиперемия, уртикарная сыпь, ангионевротический отёк);
+ в сочетании как минимум с одним из нижеперечисленных:
а. респираторные нарушения (например, одышка, хрипы, бронхоспазм, стридор, гипоксемия)
ИЛИ
b. снижение АД или связанные с этим симптомы (например, гипотензия (коллапс), синкопе)
Критерий 2**.
Два или более из следующих признаков, которые возникают очень быстро после воздействия вероятного аллергена (от нескольких минут до нескольких часов):
- вовлечение кожных покровов и слизистых – гиперемия, уртикарная сыпь, ангионевротический отёк
- респираторные нарушения (например, одышка, хрипы/бронхоспазм, стридор, гипоксемия)
- снижение АД или связанные с этим симптомы (например, гипотензия (коллапс), синкопе)
- Стойкие симптомы со стороны желудочно-кишечного тракта (например, спастическая боль в животе, тошнота, рвота)
Критерий 3
Снижение АД после воздействия известного аллергена (от нескольких минут до нескольких часов):
- младенцы и дети: низкое систолическое АД (специфичное по возрасту***) или более 30% снижения систолического АД
- взрослые: систолическое АД менее 90 мм рт. ст. или снижение более, чем на 30% от исходного.
*Отсутствие симптомов со стороны кожных покровов не исключает диагноз анафилаксии/анафилактического шока!
** Респираторные нарушения чаще наблюдаются у детей, а симптомы со стороны сердечно-сосудистой системы – у взрослых.
***Низкое систолическое давление у детей:
<70 мм. рт. ст. – от 1 мес. до 1 года;
<[70 мм.рт. ст. + (2 х возраст)] – от 1 до 10 лет;
<90 мм. рт. ст. – от 11 до 17 лет.
Если вы распознали анафилаксию, немедленно приступайте к выполнению комплекса экстренных жизнеспасающих мероприятий.
Прекратите поступление аллергена в организм.
Один из немногих вариантов, когда вы действительно сможете быстро это сделать – остановить введение вызвавшего аллергическую реакцию лекарства. В некоторых учебниках встречается рекомендация выполнить промывание желудка при пищевой аллергии, но в условиях нарастающего отека верхних дыхательных путей и/или падающего артериального давления эта манипуляция выглядит вредной для пациента.
Действующие клинические рекомендации [5]:
Рекомендуется всем пациентам с анафилаксией/АШ прекратить поступление предполагаемого аллергена в организм для купирования анафилаксии/АШ [4, 30].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарий: при развитии анафилактического шока на: в/в введение лекарственного средства – немедленно остановить введение лекарственного средства, сохранить венозный доступ; яд перепончатокрылых – удалить жало (при наличии), выше места ужаления на конечность наложить венозный жгут. Если удаление аллергена требует значительных затрат времени (например, промывания желудка), делать этого не следует.
Введите адреналин
в дозе 0,01 мг/кг массы тела (максимум 0,5 мг). Если подсчет точной дозы сильно отсрочит введение, то:
0,5 мг внутримышечно взрослому;
Ориентировочные дозы эпинефрина (адреналина) для детей:
- масса тела менее 7,5 кг – точную дозировку по массе тела, в случае крайней необходимости 0,15 мг с помощью шприца или автоинъектора;
- масса тела от 7,5 до 25 кг: 0,15 мг;
- масса тела от 25 кг до 50 кг: 0,3 мг.
В соответствии с утвержденными клиническими рекомендациями [5] дозировка адреналина рассчитывается следующим образом: всем пациентам с анафилаксией/анафилактическим шоком введение эпинефрина из расчета 0,01 мг/кг, максимальная разовая доза для взрослого пациента составляет 0,5 мг, для ребенка – 6-12 лет – 0,3 мг, до 6 лет – 0,15 мг для купирования анафилаксии/анафилактического шока
Почему мы вводим адреналин при анафилаксии?
Адреналин вызывает периферическую вазоконстрикцию, уменьшение отека и повышение артериального давления, а также стабилизирует тучные клетки. Данные исследований подтверждают, что незамедлительное введение адреналина уменьшает летальность от анафилаксии.
Почему мы вводим адреналин внутримышечно?
Внутримышечный путь – самый быстрый по времени осуществления инъекции. Несмотря на снижение периферического кровотока при анафилактическом шоке, скорость поступления адреналина в системный кровоток из мышцы является достаточной. Считается, что в экстренной ситуации быстрее и проще всего вводить адреналин в musculus vastus lateralis. На бедре мышцы массивные, а над латеральной широкой меньше жировой ткани. Классический верхний правый квадрант ягодицы подходит меньше, потому что вам придется перевернуть пациента на живот, что по понятным причинам нежелательно. Не следует тратить время на удаление одежды, вводите адреналин через ткань.
Имеются научные данные о недостаточной скорости действия адреналина в кровоток при подкожном введении.
Внутривенное струйное введение связано с риском задержки, ошибками в дозировке и появлением нежелательных эффектов адреналина.
Повторное введение адреналина
Цитата по [5]
Рекомендуется пациенту с анафилаксией/анафилактическим шоком при отсутствии ответа на первую дозу не менее, чем через 5 минут, в/м ввести повторную дозу эпинефрина** для достижения клинического эффекта.
Рекомендуется пациенту с анафилаксией/анафилактическим шоком при недостаточном ответе на 2 и более дозы эпинефрина** в/м, в/в введение эпинефрина** осуществлять только при мониторировании сердечной деятельности.
Рекомендуется пациенту с анафилаксией/анафилактическим шоком при отсутствии эффекта от в/м введения эпинефрина** ввести его в/в в разведении до 1:10000 (1 мл раствора эпинефрина** на 10 мл раствора натрия хлорида** 0,9%) для купирования анафилаксии/анафилактического шока.
Рекомендуется пациенту с анафилаксией/анафилактическим шоком при неэффективности трех болюсов эпинефрина**, введенных в/в или в/м, начать инфузию эпинефрина** в дозе 0,1 мкг/кг/мин с титрованием дозы (до 1 мкг/кг/мин) для купирования анафилаксии/анафилактического шока.
Оксигенотерапия
до достижения целевых значений SpO2 90 – 92%.
Инфузионная терапия
При сохраняющейся гипотензии показано болюсное введение сбалансированных кристаллоидных растворов или изотонического раствора натрия хлорида в объеме до 2000 мл.
В соответствии с действующими клиническими рекомендациями по анафилактическому шоку [5]:
Рекомендованная доза солевых растворов составляет 20 мл/кг массы тела . Применяется подогретый (по возможности) 0,9% раствор натрия хлорида** или, предпочтительнее, сбалансированный солевой раствор (500 – 1000 мл для пациента с нормотензией и 1000 – 2000 мл для пациента с артериальной гипотензией); при наличии в анамнезе сердечной недостаточности – не более 250 мл за 5–10 мин, у детей – 20 мл/кг . Растворы декстрозы** не рекомендуются вследствие быстрой экстравазации введенного объема.
Какова роль других лекарственных средств в лечении анафилаксии?
Бронходилатирующие средства (сальбутамол) используются при бронхоспазме аллергического генеза.
Рекомендуется пациентам с анафилаксией/АШ при сохраняющемся бронхоспазме, несмотря на введение эпинефрина**, применение бета2-адреностимулятора селективного
Глюкокортикоиды имеют значение в предупреждении повторных эпизодов анафилаксии [5]. Время наступления их действия слишком велико, чтобы воздействовать на текущий приступ.
Рекомендуется пациенту с анафилаксией/АШ после введения эпинефрина** введение кортикостероидов для системного использования для снижения риска продленной фазы респираторных проявлений
Антигистаминные средства при анафилаксии используются в качестве препаратов второй линии. Допустимо внутривенное медленное введение дифенгидрамина (димедрола).
Рекомендуется пациенту с анафилаксией/АШ после стабилизации АД, если есть проявления со стороны кожи и слизистых, введение антигистаминных препаратов системного действия для уменьшения проницаемости капилляров, отека тканей, зуда и гиперемии.
Начало действия антигистаминных препаратов существенно превышает начало действия эпинефрина**, поэтому в данном случае нет пользы их немедленного введения после возникновения эпизода анафилаксии/АШ. Но существенным ограничением является факт возможного усугубления гипотензии при быстром внутривенном введении. Поэтому для взрослых дифенгидрамин** назначается медленно (не менее 5 мин) внутривенно в дозе 25-50 мг. Детям, весом менее 35-40 кг – 1 мл/кг, максимально 50 мг. Запрещен при недоношенности и в период новорожденности.
Глюкагон применяют при резистентности к введению адреналина у пациентов, принимающих бета-блокаторы. Назначают 1-5 мг внутривенно в течение 5 минут. В последующем при отсутствии эффекта – титрование глюкагона 5-15 мкг/мин.
В этой заметке мы не ставим задачу полноценно описать анафилаксию. Ее цель – обратить ваше внимание на ключевые моменты в ее распознавании и лечении, пробудить желание прочесть современные руководства, ссылки на которые приведены ниже. Также можно почитать нашу предыдущую заметку про анафилаксию.
Источники
-
- Клинические рекомендации «Профилактика и лечение периоперационной анафилаксии и анафилактического шока» – Общероссийская общественная организация «Федерация анестезиологов и реаниматологов», 2016. Скачать PDF
- Food Allergy and Anaphylaxis Guidelines – European Academy of Allergy and Clinical Immunology (EAACI) 2014. Скачать PDF
- UpToDate – Anaphylaxis: acute diagnosis Сохраненная копия
- UpToDate – Anaphylaxis: emergency treatment Сохраненая копия
- Клинические рекомендации “Анафилактический шок”, 2020 доступ по ссылке





