В 1961 году Селлик описал давление на перстневидный хрящ для предотвращения регургитации во время анестезии, и с тех пор этот метод стал известен как прием Селлика (в англоязычной литературе чаще cricoid pressure, cricoid force). Внешнее усилие, приложенное к перстневидному хрящу, прижимает пищевод к шейным позвонкам. В теории этот прием должен пережать эластичный пищевод при сохранении просвета дыхательных путей за счет жесткости перстневидного хряща [1].
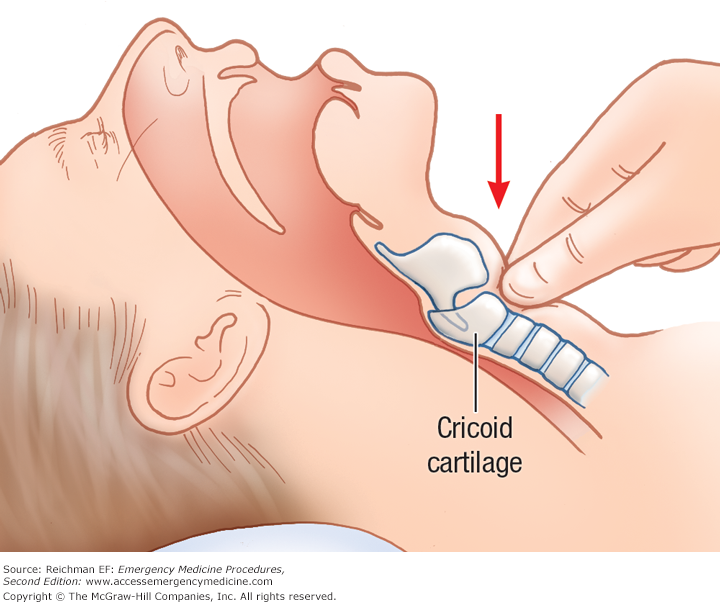
Изначально Селлик предлагал использовать давление на перстневидный хрящ для профилактики раздувания желудка при масочной вентиляции. Следует отметить, что Американская кардиологическая ассоциация (AHA) не рекомендует выполнять прием Селлика при вентиляции мешком и маской в процессе сердечно-легочной реанимации. [3] В ходе реанимационных мероприятий для профилактики раздувания желудка используется вентиляция малым объемом (6 – 8 мл/кг) и продолжительное время искусственного вдоха (1 секунда).
В настоящее время прием Селлика применяется для защиты дыхательных путей от желудочного содержимого в период времени от выключения сознания пациента до раздувания манжеты эндотрахеальной трубки. В рекомендациях Общества трудных дыхательных путей (DAS) прием Селлика указан как обязательный компонент быстрой последовательной индукции в Соединенном Королевстве [2].
Уведомления о публикациях на нашем сайте и другие новости экстренной медицины – на телеграм-канале “Девятый вызов”
Прием Селлика обычно преподается как компонент экстренной интубации в программах обучения врачей скорой медицинской помощи в Российской Федерации. При этом следует отметить, что лекарственные средства, применяющиеся при быстрой последовательной индукции, не входят в состав укладки общепрофильной для оказания скорой медицинской помощи (приказ Минздрава России от 22.01.2016 № 36н).
Техника выполнения приема Селлика
Ассистент анестезиолога, выполняющего интубацию, находит перстневидный хрящ (пальпирует щитовидный хрящ, ниже него в углублении – перстнещитовидную мембрану, еще ниже – перстневидный хрящ) и располагает указательный палец по его центру, большой и средний – латеральнее.
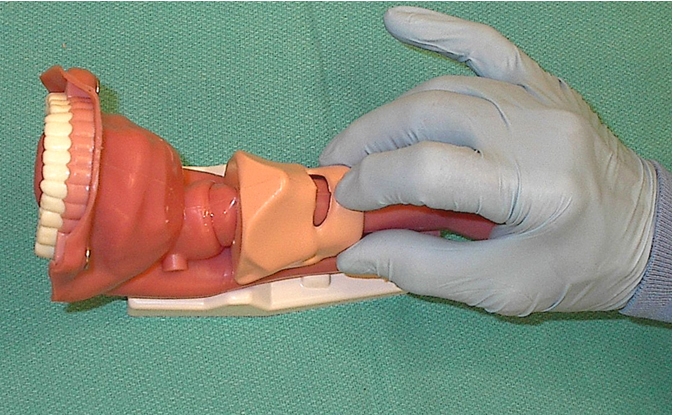
Пока пациент в сознании, прикладывается усилие в 10 Ньютон, что эквивалентно воздействию на опору покоящегося тела массой 1 килограмм. После наступления седации усилие увеличиваем до 30 Ньютон (3 кг). Считается, что давление на перстневидный хрящ улучшает визуализацию голосовых связок при прямой ларингоскопии, однако в некоторых случаях давление на перстневидный хрящ приходится ослаблять, чтобы анестезиолог смог увидеть голосовые связки. Ослаблять давление можно только при условии продолжающейся ларингоскопии, чтобы не пропустить регургитацию. Если вы “отпустили” хрящ, то будьте готовы применить аспиратор (есть данные, что давление на перстневидный хрящ ослабляет тонус пищеводного сфинктера). Если началась регургитация, давление на перстневидный хрящ следует возобновить. [2]
Понять, что такое усилие в 30 Ньютон, можно путем тренировки.
Берем шприц объемом 50 мл. Набираем 40 мл воздуха, блокируем Luer Lock. Устанавливаем шприц вертикально поршнем вверх. I, II и III пальцами опускаем поршень до 33 мл, преодолевая давление сжимаемого в шприце воздуха [4].
Также считается, что 40 Ньютон – это порог болевого ощущения при надавливании на спинку носа (то есть на перстневидный хрящ давим чуть слабее) [1].
Некоторые специалисты как за рубежом [5] так и в России [8] подвергают сомнению эффективность приема Селлика для защиты от аспирации во время интубации трахеи, так как в его пользу отсутствуют убедительные научные данные. Достаточно развернутая критика приема Селлика на русском языке изложена в источнике [8].
Группа французских исследователей попыталась продемонстрировать ценность приема Селлика на достаточно серьезной выборке пациентов. Их результаты опубликованы в октябре 2018 года в JAMA Surgery [4]. Попробуем разобраться, что у них получилось:
IRIS – Sellick Interest in Rapid Sequence Induction – Польза приема Селлика при быстрой последовательной индукции.
Цель исследования – проверка гипотезы “частота легочной аспирации не увеличивается, когда не производится давление на перстневидный хрящ”.
Исследование проводилось с февраля 2014 по февраль 2017 в 10 академических медицинских центрах. В контрольной группе использовалась плацебо-процедура, имитация давления на перстневидный хрящ без приложения силы. Чтобы замаскировать вмешательство от врача, использовался непрозрачный экран, закрывающий руки ассистента. Исследование организовано как noninferiority trial, то есть исследователи пытаются доказать, что новое вмешательство (отказ от Селлика) НЕ ХУЖЕ, чем старое (выполнение Селлика).
В исследование включали пациентов 18 лет и старше, которым выполнялось хирургическое вмешательство под общей анестезией с быстрой последовательной индукцией. Критерии включения были достаточно широкими:
- менее 6 часов с последнего приема пищи,
- ИЛИ по меньшей мере 1 из следующих факторов:
- экстренные условия;
- индекс массы тела более 30;
- перенесенное вмешательство на желудке;
- кишечная непроходимость;
- ранний послеродовый период (менее 48 часов);
- диабетический гастропарез;
- гастроэзофагеальный рефлюкс;
- диафрагмальная грыжа;
- предоперационная тошнота и рвота;
- болевой синдром.
Здесь следует подчеркнуть, что это пациенты не отделения экстренной медицинской помощи (emergency department), а отделения реанимации и интенсивной терапии.
Не включали в исследование в случае беременности, противопоказаний к приему Селлика, противопоказаний к сукцинилхолину, пневмонии, ушиба легкого, аномалий верхних дыхательных путей, расстройств сознания, а также пациентов, которым планировались альтернативные способы обеспечения проходимости дыхательных путей.
Анестезия и интубация были стандартизированы в соответствии с французскими руководствами. После преоксигенации проводилась индукция быстродействующим гипнотиком (на выбор врача пропофол, тиопентал, этомидат или кетамин) и сукцинилхолином (1 мг/кг). Рокуроний не допускался к применению в рамках данного исследования. Интубация производилась в “положении принюхивания” (улучшенное положение Джексона) с использованием металлического клинка типа Макинтош. Положение трубки подтверждалось капнометрией. Решение о назначении опиоидов анестезиолог принимал самостоятельно.
Прием Селлика выполняли специально подготовленные и тренированные по методике 50-мл шприца ассистенты.
Для расчета размер выборки исследователи использовали прогнозируемую частоту аспирации 2,8% на основании предшествовавших исследований. Однако этот показатель оказался некорректным, т.к. такая частота аспирации встречалась у более “экстренного” контингента пациентов.
Результаты исследования IRIS
Всего было рандомизировано 3472 пациента.
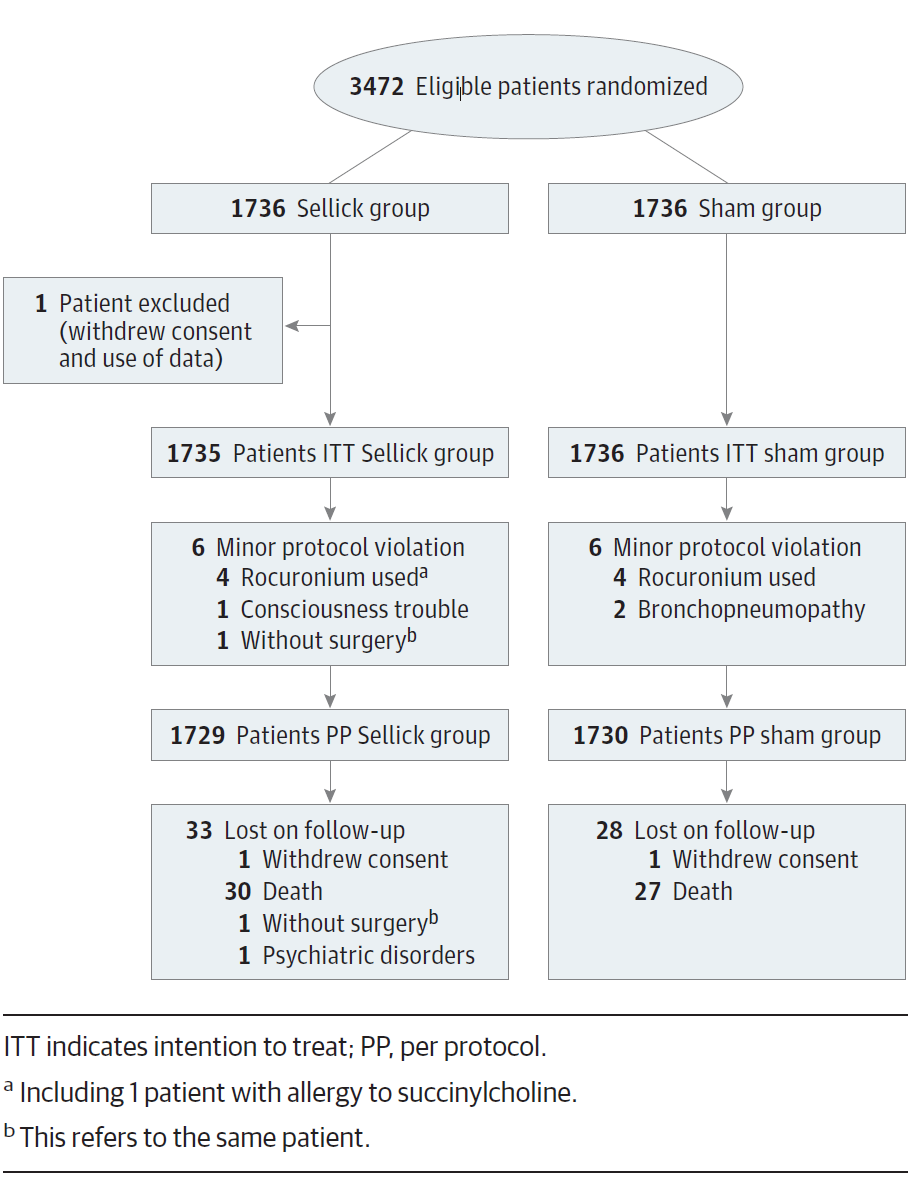
Первичная конечная точка – легочная аспирация:
- в группе Селлика у 10 пациентов (0,6%);
- в группе ложной процедуры у 9 пациентов (0,5%).
Относительный риск 0,90; 95% ДИ, 0,33 – 2,38.
Верхняя граница одностороннего 95% доверительного интервала превзошла предел не худшей эффективности, установленный в 1,5. Таким образом, не худшая эффективность (noninferiority) не была продемонстрирована.
Частота трудной интубации была выше в группе Селлика, но не достигла статистической значимости. Сопоставление оценки по Cormack и Lehane и увеличенного времени интубации предполагает повышенную трудность интубации в группе Селлика.
В группе Селлика анестезиолог чаще давал указание ослабить давление на перстневидный хрящ, при этом степень по Cormack и Lehane как правило улучшалась.
Авторы исследования делают вывод о том, что им не удалось показать “не худшую эффективность” ложной процедуры по сравнению с приемом Селлика, то есть нет оснований отказываться от давления на перстневидный хрящ.
В блогах FOAMed обсуждали это исследование и отметили, что неправильный прогноз по частоте легочной аспирации привел к слишком маленькой выборке [6, 7]. Дизайн исследования “не худшей эффективности” не позволил достичь результата, который каким-то образом можно интерпретировать в практической деятельности.
Источники
1. James R. Roberts, Catherine B. Custalow, Todd W. Thomsen: Roberts and Hedges’ Clinical Procedures in Emergency Medicine and Acute Care. Elsevier, 2019.
2. C. Frerk et al.: Difficult Airway Society 2015 guidelines for management of unanticipated difficult intubation in adults. BJA: British Journal of Anaesthesia, Volume 115, Issue 6, 1 December 2015, Pages 827–848, https://doi.org/10.1093/bja/aev371
доступно по ссылке
3. American Heart Association Guidelines for CPR & Emergency Cardiovascular Care доступно по ссылке
4. Effect of Cricoid Pressure Compared With a Sham Procedure in the Rapid Sequence Induction of Anesthesia. The IRIS Randomized Clinical Trial.
Aurélie Birenbaum, MD; David Hajage,MD, PhD; Sabine Roche, MD; Alexandre Ntouba, MD; Mathilde Eurin, MD; Philippe Cuvillon, MD, PhD; Aurélien Rohn, MD; Vincent Compere,MD, PhD; Dan Benhamou, MD; Matthieu Biais, MD, PhD; Remi Menut, MD; Sabiha Benachi, MD; François Lenfant,MD, PhD; Bruno Riou, MD, PhD
JAMA Surg. doi:10.1001/jamasurg.2018.3577
Published online October 17, 2018
доступно по ссылке
5. Life in the Fast Lane – Cricoid Pressure доступно по ссылке
6. EM Nerd – The Case of the Inferior Superiority доступно по ссылке
7. St. Emlyn’s blog – JC: Cricoid Pressure and RSI, do we still need it? доступно по ссылке
8. Сайт Волынской больницы – Прием Селлика – ритуал или эффективная мера? доступно по ссылке






