The Lancet Volume 386, No. 10012, p2535–2538, 19 December 2015
Martin Hirsch, Pierre Carli, Rémy Nizard, Bruno Riou, Barouyr Baroudjian, Thierry Baubet, Vibol Chhor, Charlotte Chollet-Xemard, Nicolas Dantchev, Nadia Fleury, Jean-Paul Fontaine, Youri Yordanov, Maurice Raphael, Catherine Paugam Burtz, Antoine Lafont, от имени медицинских работников Системы общественных больниц Парижа (Assistance publique – Hôpitaux de Paris, APHP)
Оригинал статьи Опубликовано онлайн 24 ноября 2015 года.
Перевод: Девятый вызов | t.me/ninthcall
Введение
Пятница, 13 ноября 2015 года. В 21 ч. 30 м. Система общественных больниц Парижа (APHP) предупреждается о взрыве, который только что произошел на Стад де Франс, стадионе в Сен-Дени, недалеко от Парижа. В течение 20 минут происходит вначале стрельба в четырех разных местах, затем три кровавых взрыва в самой столице. В 21 ч. 40 м. происходит резня, и террористы удерживают сотни человек в заложниках в течение 3 часов в концертном зале Батаклан (см. рисунок).
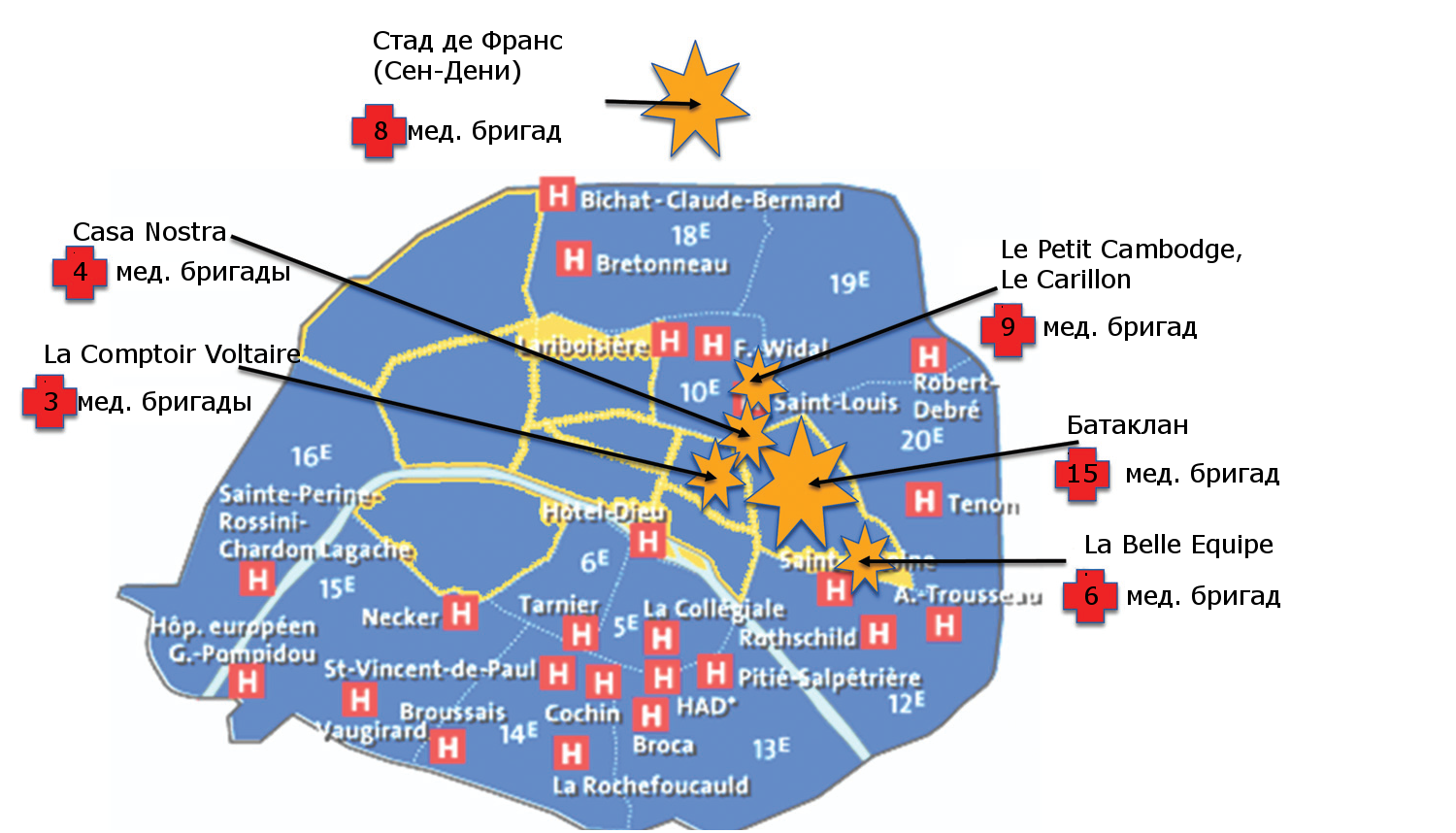
Немедленно мобилизуются экстренные медицинские службы (служба по оказанию экстренной медицинской помощи, SAMU), и открывается кризисный штаб в APHP. Кризисный штаб APHP может координировать 40 больниц, это самая крупная организация в Европе, насчитывающая в общей сложности 100 000 специалистов здравоохранения, с вместимостью 22 000 коек и имеющая в распоряжении 200 операционных. Очень быстро подтверждаются многочисленные атаки, а также что ситуация очень масштабная и опасно прогрессирует. Эти факты привели к первому решению: активизация «Белого плана» генеральным директором APHP в 22 ч. 34 м. – мобилизация всех больниц, вызов персонала на рабочие места и освобождение коек в расчете на большой приток раненых. Концепция Белого плана была разработана 20 лет назад, но план был активирован в первый раз. Это серьезное решение, и здесь выбор времени является ключевым: план потеряет свою эффективность, если будет принят слишком поздно. В ночь с 13 ноября на субботу 14 ноября активизация Белого плана имела решающее значение. Ни в один из моментов чрезвычайной ситуации не наблюдалось нехватки персонала. В течение тех часов, когда число жертв увеличилось, особенно после начала нападения в Батаклане, мы имели возможность уверить общественность и правительство, что наши ресурсы соответствуют потребностям. И когда мы поняли, что есть вероятность резкого притока тяжело пострадавших, мы подготовили еще два «резервуара»: в состояние повышенной готовности были приведены другие больницы в этом районе, а также некоторые университетские больницы, более отдаленные от Парижа, но имеющие возможность привлечения десяти вертолетов для перевозки пострадавших. Эти два других резервуара не использовались, и мы считаем, что несмотря на беспрецедентное число раненых, имеющиеся ресурсы намного превосходили потребность. Больницы принимали и направляли пациентов в конкретные учреждения согласно коечной емкости и медицинскому профилю, одновременно с этим был создан центр психологической поддержки. 35 психиатров вместе с психологами, медсестрами и волонтерами были собраны в центральной парижской больнице Hôtel Dieu. Большинство из них уже выполняли аналогичную работу во время нападений на редакцию журнала Шарли Эбдо. Большинство сотрудников экстренных служб и врачей, работавших вечером 13 ноября, уже работали вместе в серьезных чрезвычайных ситуациях и участвовали, особенно в последние месяцы, в учениях или в обновлении планов действий при чрезвычайных ситуациях.
В докладе мы описываем управление этой беспрецедентной чрезвычайной ситуацией на догоспитальном и госпитальном этапах в Париже с точки зрения врача скорой медицинской помощи, хирурга-травматолога и анестезиолога. Представляем свидетельства медицинских работников, участвовавших в оказании помощи пострадавшим в ночь с 13 на 14 ноября.
Точка зрения врача скорой медицинской помощи
Сортировка и догоспитальная помощь входила в обязанности Службы по оказанию экстренной медицинской помощи, SAMU. В первые минуты, последовавшие за взрывом смертников на Стад де Франс, штаб управления чрезвычайными ситуациями SAMU в Париже начал отправлять медицинских работников на места ЧС из всех восьми подразделений SAMU в Парижском регионе и из Парижской пожарной части (Brigade de sapeurs-pompiers de Paris) наряду со спасателями и полицией. Штаб управления ЧС состоял из 15 человек, отвечающих на звонки, и пяти врачей. Их миссия состояла в том, чтобы организовать сортировку и отправлять мобильные бригады (состоящие из врача, медсестры и водителя) к пострадавшим и организовывать медицинскую эвакуацию. В рамках Белого плана и ORSAN (организация реагирования системы здравоохранения в чрезвычайных ситуациях) 45 медицинских бригад из SAMU и пожарной части были разделены между объектами (см. рисунок) и 15 были оставлены в резерве, поскольку мы не знали, как и когда этот кошмар закончится. Такой подход позволил избежать переизбытка ресурсов – часто в чрезвычайных ситуациях все бригады сосредоточены на первом месте ЧС, в результате чего появляется нехватка ресурсов на вновь появившихся местах ЧС. 256 раненых были благополучно доставлены в больницы и получали медицинскую помощь, а остальные пациенты добирались до больниц самостоятельно. Поступили также три пациента с острым инфарктом миокарда. К середине ночи более 35 хирургических бригад оперировали самые серьезные травмы (см. таблицу).
Таблица. Количество пациентов, доставленных в различные больницы Парижа в первые 24 часа после начала атаки.
| Больница | Экстренные травмы | Неотложные травмы | Всего |
| Ambroise Paré | 1 | 6 | 7 |
| Antoine Béclère | 0 | 1 | 1 |
| Avicenne | 0 | 8 | 8 |
| Beaujon | 5 | 0 | 5 |
| Bicêtre | 1 | 6 | 7 |
| Bichat | 2 | 17 | 19 |
| Cochin | 0 | 7 | 7 |
| HEGP | 11 | 30 | 41 |
| Henri Mondor | 10 | 15 | 25 |
| Hotel Dieu | 0 | 31 | 31 |
| Jean Verdier | 0 | 2 | 2 |
| Lariboisière | 8 | 21 | 29 |
| Pitié-Salpêtrière | 28 | 25 | 53 |
| Saint Antoine | 6 | 39 | 45 |
| Saint Louis | 11 | 15 | 26 |
| Tenon | 0 | 10 | 10 |
| Итого | 76 | 226 | 302 |
Примечание. Экстренные травмы требовали немедленной хирургической операции либо эмболизации; неотложные травмы в некоторых случаях нуждались в операции и/или эмболизации с допустимой отсрочкой.
Так как ранения были главным образом огнестрельные, мы применили стратегию damage control на догоспитальном этапе, чтобы обеспечить максимально быструю хирургическую остановку кровотечения.1-4 Это пример гражданского применения военной медицины. В самом деле, четыре из пяти человек, получивших огнестрельное ранение в голову или грудь, умирают. У пациентов без смертельных ранений стратегия damage control состоит в поддержании артериального давления на самом низком уровне, обеспечивающем сознание (среднее артериальное давление 60 мм рт. ст.), с использованием турникетов, сосудосуживающих средств (редакция Девятого вызова позволит себе не согласиться с применением вазоконстрикторов в условиях травматического шока и сокращенного объема инфузии), антифибринолитических средств (транексамовая кислота) и профилактики охлаждения вместо агрессивной инфузионной терапии. Спрос на жгуты был настолько высок, что мобильные бригады возвращались без ремней.
После оказания первой помощи реанимационные бригады скорой помощи перевозили пострадавших в травмоцентры или в ближайшие больницы, когда это было целесообразно. Больница Saint Louis находится в нескольких метрах от двух мест стрельбы (рестораны Le Petit Cambodge и Le Carillon, рисунок), и ее врачи смогли немедленно оказать помощь пациентам. Некоторым раненым удалось дойти пешком до близлежащей больницы Saint Antoine. Также, чтобы избежать переполнения отделений экстренной помощи во время прибытия машин скорой помощи, сортировку производили у входа в больницы.
Несмотря на жестокость и ужасающие человеческие жертвы (129 убитых на местах ЧС и более 300 раненых), эти теракты не были неожиданностью. С января 2015 года все государственные ведомства знали, что может произойти массовая стрельба одновременно в разных местах, и хотя полиция и разведслужбы предотвратили несколько терактов, такая вероятность сохранялась. В течение 2 лет бригады SAMU и пожарной службы разрабатывали протоколы лечения жертв огнестрельных ранений, а также были проведены три полевых учения, где врачи учились применять принципы damage control на догоспитальном этапе. SAMU характеризуется наличием врачей в бригадах «скорой помощи», которые могут не только оценить риск в соответствии с собранной информацией и направить пациента в соответствующий стационар, но также оказать полноценную помощь на догоспитальном этапе. По жестокому совпадению утром в день нападений SAMU и пожарная служба участвовали в учениях, имитирующих организацию работы экстренных служб в случае многократной стрельбы в Париже. Вечером, когда те же самые врачи столкнулись с этой ситуацией в реальности, некоторые из них подумали, что это еще одно симуляционное упражнение. Обучение экстренных служб и медицинских работников было ключевым фактором успеха лечения на местах ЧС и в больницах. Анализ опыта взрывов во многих других странах – Израиле, Испании, Англии и совсем недавно в Бостоне, США, а также уроки, извлеченные во время атаки на Шарли Эбдо в январе в Париже, были необходимы для улучшения управления и применения принципов damage control. Важно отметить, что научные публикации, выпущенные по результатам этих ужасных событий, оказали огромное влияние на совершенствование медицинских стратегий.5-7 Но ни один сценарий учения не предполагал таких масштабов насилия. Пока длилась стрельба, все близлежащие улицы были труднодоступны и опасны для экстренных служб. Серьезно раненых заложников, находящихся в руках террористов или на линии огня, невозможно было эвакуировать. Хотя врачи экстренной помощи уже более 30 лет проходят подготовку по медицине катастроф, никогда прежде не было такого количества жертв и такого количества срочных операций. В эту ночь был преодолен новый порог.
Точка зрения анестезиолога
Госпиталь Pitié-Salpêtrière является одним из пяти гражданских травмоцентров первого уровня в группе APHP, участвовавших в лечении пациентов после теракта. Он расположен в центре Парижа. Противошоковая палата входит в состав реанимационного отделения на 19 коек. Обычно развернуты две операционные, но их число может быть увеличено до трех в целях забора органов. После активации Белого плана, который предполагает вызов всех сотрудников, но также и благодаря тому, что многие врачи и медсестры самостоятельно прибыли в больницу, мы смогли открыть десять операционных и оказывать помощь пострадавшим (в основном с проникающей травмой). Пациенты с экстренными травмами поступали в противошоковую, с неотложными – в отделение экстренной помощи.
Число принятых пациентов было далеко за пределами нашего представления о возможности одновременного оказания помощи. Но наши ресурсы оказались не меньше, чем требуется, несмотря на беспрецедентное число пациентов, поступивших в течение очень короткого времени. Несколько факторов, возможно, способствовали этим благоприятным результатам. Во-первых, раненых пациентов привозили очень быстро (в группах по четыре или пять человек), потому что несколько месяцев вместе с медицинской службой контртеррористического отдела французской национальной полиции (RAID), с бригадами «скорой помощи» и сотрудниками отделений сочетанной травмы в стационарах мы работали над тем, чтобы применять подход fast-track пациентам с проникающей травмой, особенно во время террористической атаки.8 Хотя проникающие травмы обычно составляют лишь 16% тяжелых травм,9 травмы от огнестрельного, в том числе военного, оружия уже не редкость. Поэтому наши анестезиологи и хирурги проходили особую подготовку для надлежащего лечения таких ранений. До прибытия первых пациентов реанимационное отделение быстро освободили, а в отделениях хирургии и терапии подготовили несколько коек. Это было очень важно, так как после экстренной операции пациента сразу можно было перевести на отделение, освободив операционную для новых пациентов в соответствии с так называемой концепцией одностороннего потока (без возврата в отделение экстренной помощи или противошоковую палату).
При входе в отделение экстренной помощи была организована быстрая сортировка с направлением самых тяжелых пациентов в противошоковую палату и относительно тяжелых в отделение экстренной помощи. Каждым пациентом с экстренной травмой занималась определенная противошоковая бригада (анестезиолог, хирург, его ассистент и медсестра), которая решала, выполнять или нет компьютерную томографию, рентгенографию, и направляла пациента в подготовленную операционную, где ждала хирургическая бригада (хирург, ассистент, анестезиолог, медсестра-анестезист и операционная сестра). Другие реанимационные отделения были открыты на прием пациентов после операции.
Ключевым элементом было прекрасное взаимодействие медицинского персонала под руководством двух ведущих хирургов в противошоковой палате и хирурга, ответственного за распределение пострадавших по операционным. Они не были непосредственно задействованы в оказании помощи, но постоянно взаимодействовали и держали под контролем весь массив пострадавших. Кроме того, руководство больницы могло немедленно обеспечить логистическую поддержку. Другой важный момент был связан с драматическим характером события – каждый хотел сделать всё, что в его силах, чтобы помочь пострадавшим. И они это сделали! Всего через 9 часов после теракта мы смогли сократить количество операционных до шести и отправить домой самых уставших сотрудников. В течение 24 часов все срочные операции (экстренные и неотложные травмы) были выполнены, и в отделении экстренной помощи и противошоковой палате уже не было пострадавших. Больница была почти готова справиться с еще одной атакой, которой мы все боялись.
Точка зрения шокового хирурга
Если бы мне пришлось обобщить рецепт успеха в ту трагическую ночь, которую мы пережили в травматологическом центре APHP, я бы сказал, что основными компонентами были спонтанность и профессионализм. Когда я прибыл в больницу Lariboisière через 2 часа после начала событий, я с удивлением обнаружил, что кроме дежурных врачей в больнице уже были еще шесть или семь моих коллег разных специальностей. Анестезиологам и врачам отделения интенсивной терапии помогали три коллеги, которые приехали в больницу самостоятельно. Кроме того, приехали помогать и дополнительные медсестры. Благодаря этим дополнительным сотрудникам мы смогли открыть две травматологические операционные, одну для нейрохирургии, одну для ЛОР-вмешательств и две для абдоминальной хирургии. Первые тяжелораненые пациенты были прооперированы в течение получаса после поступления. Сортировка пациентов, прибывших позднее, проводилась в двух местах: в отделении интенсивной терапии рядом с операционными для самых тяжелых пациентов, которые были доставлены непосредственно мобильными медицинскими бригадами, а также в отделении экстренной помощи для менее тяжелых пациентов. Сортировка проводилась самым опытным врачом по каждой специальности. В первую ночь мы работали непрерывно. В субботу, 14 ноября травматологической бригаде ассистировали две другие бригады. После того как поступили последние пациенты, в том числе пять пациентов, которые прибыли из больниц, в которых травматологическая хирургия отсутствовала, была определена последовательность операций. Мы, вместе с анестезиологами и сестринским персоналом, работали непрерывно целый день. В воскресенье, 15 ноября больница начала работать в обычном режиме.
В понедельник, 16 ноября, когда мы проводили разбор нашей работы в выходные, общее наблюдение состояло в том, что всем пациентам, кроме одного, было менее 40 лет. У всех пациентов, которые к нам поступили, были огнестрельные ранения из оружия с высокой дульной энергией. На все переломы верхних конечностей была наложена внешняя фиксация из-за открытого характера переломов и обширной потери костной массы.10 По поводу двух огнестрельных ранений нижних конечностей был проведен металлоостеосинтез пластинами. Часто встречались повреждения нервов, в том числе два пациента с пересечением срединного нерва, один с пересечением лучевого нерва, один с пересечением локтевого нерва и один – малоберцового. Был восстановлен только один нерв; в остальных случаях наблюдались дефекты в несколько сантиметров, в связи с чем необходима вторичная реконструкция11. У наших пациентов не наблюдалось повреждения сосудов, потому что пациенты с подозрением на подобные травмы были доставлены в профильные больницы с отделением сосудистой хирургии. Психиатры также участвовали в лечении и общались со всеми пациентами в этот ранний период, чтобы оценить острое стрессовое расстройство и начать наблюдение за возможным посттравматическим стрессовым расстройством.
Профессионализм был очевиден на каждом уровне. Операционная часто описывается как сложное место, где человеческий фактор имеет решающее значение, однако во время этого «стресс-теста» трудности исчезли, совместная работа казалась слаженной и гармоничной. Очевидны были доверие и взаимопонимание между врачами различных специализаций и всеми сотрудниками больницы. Общая цель была настолько ясна, что ни одна из сторон не пыталась навязать свою точку зрения. Солидарность была не только внутри больницы, но и между различными больницами APHP: когда специалиста не было в одной больнице, пациента тут же перевозили в другой стационар, где такой врач имелся. Сеть APHP продемонстрировала свою эффективность.
Все операции выполнялись без каких-либо задержек. Было налажено дополнительное обеспечение расходными материалами операционных, а административный персонал поддерживал медицинскую деятельность и при необходимости находил логистические решения (например, регистрация пациентов, поиск свободных коек и т. д.).
Время, когда произошла трагедия, также могло сыграть определенную роль в успехе наших действий. Эта катастрофа произошла в начале выходных и в ночное время. Некоторые аспекты, возможно, усложнились бы, если бы это произошло в течение рабочего дня, когда запас стерильных материалов частично использован, а персонал занят на плановых операциях. К сожалению, нынешняя ситуация требует от нас готовности к еще более сложным ситуациям в будущем.
Вывод
Так исторически сложилось, что сеть больниц APHP стала единой организацией. Её огромные размеры регулярно подвергаются сомнению как самими сотрудниками, так и извне. Большие размеры видятся препятствием к адаптации в быстро меняющемся технологическом, медицинском и социальном контексте. Схемы принятия общих решений усложняются, может развиться внутреннее соперничество, а вводимые изменения распространяются медленно. Однако мы чувствовали, что размер организации может быть преимуществом в случае катастрофы. Это преимущество теперь подтвердилось. Полная слаженность действий. Никаких утечек или задержек. Никакой нехватки ресурсов. Более того, мы считаем, что такая структура является преимуществом не только в чрезвычайной ситуации, но и в повседневной деятельности. Большой больничный комплекс также способен производить мощные исследования, обрабатывать значительный объем данных и играть важную роль в общественном здравоохранении. То, что произошло, укрепляет нашу веру в то, что размер не является препятствием для скорости и высокого качества работы.
После этого ужасного опыта еще слишком рано сообщать подробности о расходах на медицинское обслуживание и говорить об уроках, которые можно извлечь из этого события. Но мы уже знаем, что по мере того, как терроризм становится более смертоносным и жестоким, ничто не помешает медицинскому сообществу учиться и делиться знаниями, чтобы ещё эффективнее спасать жизни в будущем. Тем не менее, мы должны должны смириться с возможностью летальных исходов среди тяжелораненых пациентов в предстоящие дни, несмотря на то, что мы наблюдали только четыре летальных исхода (1%) среди 302 раненых пациентов, включая две смерти по прибытии в больницу.
Авторы
Все авторы внесли одинаковый вклад в этот отчет.
Декларация интересов
Мы не заявляем никаких конкурирующих интересов. Мы все являемся членами Assistance publique – Hôpitaux de Paris (APHP), MH является генеральным директором APHP.
Благодарность
Мы благодарим наших коллег, более тысячи специалистов в области здравоохранения, включая медсестер, материально-технический и административный персонал, врачей и фармацевтов, которые были задействованы в ходе этого важного мероприятия по спасению жизней и оказанию помощи жертвам и их семьям, а в некоторых случаях находившихся лично под угрозой. Мы выражаем признательность спасателям из пожарной части Парижа, полиции и добровольцам.
Источники
1. Duchesne, JC, McSwain, NE Jr, Cotton, BA et al. Damage control resuscitation: the new face of damage control. J Trauma. 2010; 69: 976–990
View in Article | Crossref | PubMed | Scopus (148) | Google Scholar
2. Jenkins, DH, Rappold, JF, Badloe, JF et al. Trauma hemostasis and oxygenation research position paper on remote damage control resuscitation: definitions, current practice, and knowledge gaps. Shock. 2014; 41: 3–12
View in Article | Crossref | PubMed | Scopus (50) | Google Scholar
3. Tourtier, JP, Palmier, B, Tazarourte, K et al. The concept of damage control: extending the paradigm in the prehospital setting. Ann Fr Anesth Reanim. 2013; 32: 520–526
View in Article | Crossref | PubMed | Scopus (47) | Google Scholar
4. Gates, JD, Arabian, S, Biddinger, P et al. The initial response to the Boston marathon bombing: lessons learned to prepare for the next disaster. Ann Surg. 2014; 260: 960–966
View in Article | Crossref | PubMed | Scopus (31) | Google Scholar
5. Aylwin, CJ, König, TC, Brennan, NW et al. Reduction in critical mortality in urban mass casualty incidents: analysis of triage, surge, and resource use after the London bombings on July 7, 2005. Lancet. 2006; 368: 2219–2225
View in Article | Summary | Full Text | Full Text PDF | PubMed | Scopus (207) | Google Scholar
6. Gutierrez de Ceballos, JP, Turégano Fuentes, F, Perez Diaz, D, Sanz Sanchez, M, Martin Llorente, C, and Guerrero Sanz, JE. Casualties treated at the closest hospital in the Madrid, March 11, terrorist bombings. Crit Care Med. 2005; 33: S107–S112
View in Article | Crossref | PubMed | Scopus (139) | Google Scholar
7. Mathieu, L, Ouattara, N, Poichotte, A et al. Temporary and definitive external fixation of war injuries: use of a French dedicated fixator. Int Orthop. 2014; 38: 1569–1576
View in Article | Crossref | PubMed | Scopus (13) | Google Scholar
8. RAID (Research, Intervention, Dissuasion) Medical Service. Tactical emergency care during hostages’ crisis: care principles and feedback. Ann Fr Med Urg. 2015; 5: 166–175
View in Article | Crossref | Scopus (6) | Google Scholar
9. Régnier, MA, Raux, M, Le Manach, Y et al. Prognostic significance of blood lactates and lactate clearance in trauma patients. Anesthesiology. 2012; 117: 1276–1288
View in Article | Crossref | PubMed | Scopus (56) | Google Scholar
10. Rochkind, S, Strauss, I, Shlitner, Z, Alon, M, Reider, E, and Graif, M. Clinical aspects of ballistic peripheral nerve injury: shrapnel versus gunshot. Acta Neurochir. 2014; 156: 1567–1575
View in Article | Crossref | PubMed | Scopus (4) | Google Scholar
11. Katz, JD. Conflict and its resolution in the operating room. J Clin Anesth. 2007; 19: 152–158
View in Article | Summary | Full Text | Full Text PDF | PubMed | Scopus (18) | Google Scholar






