и перейти на мягкие воротники и альтернативные способы иммобилизации
Брайан Бледсоу, Journal of Emergency Medical Services
Опубликовано на сайте www.jems.com 26 января 2015 года, доступ по ссылке.
Перевод выполнен сообществом «Девятый вызов»
В последние годы мы наблюдаем значительные изменения в догоспитальном лечении пациентов с подозрением на спинальную травму. Еще недавно мы использовали разнообразные методы иммобилизации позвоночника, а теперь не делаем для этого практически ничего.
Вряд ли мы вспомним более существенные изменения в работе скорой медицинской помощи за последнее время. Эти изменения вызвали вполне объяснимое беспокойство у медицинского персонала как на догоспитальном этапе, так и в больницах. Так или иначе, первый шаг на пути к изменению – осведомленность, второй – принятие. Как сказал Уинстон Черчилль, “Улучшение – это перемена; совершенство- это частые перемены.” Перемены могут принести пользу.
Не проходит и дня без новостей о том, что еще одна служба скорой медицинской помощи (СМП) отказалась от спинальных щитов и прочих устаревших способов догоспитальной иммобилизации позвоночника. Эта тенденция началась в Северной Каролине и Калифорнии. Сейчас большинство прогрессивных систем СМП изменили подход к способам иммобилизации позвоночника. Они применяют различные стратегии с минимальным использованием спинальных щитов.
Импульсом для этих изменений послужили различные научные исследования, которые показали, что традиционные методы иммобилизации позвоночника неэффективны. [1] Некоторые исследования также показали, что иммобилизация позвоночника, возможно, причиняет вред.
Таким образом, вопрос спинальной иммобилизации стал предметом серьезных разногласий между заинтересованными сторонами. Так или иначе, общественная поддержка была на стороне перемен.
Теперь меры предосторожности в отношении позвоночника намного проще для медицинского персонала и комфортнее для пациентов. Мало кто спорит, что спинальный щит несостоятелен в качестве средства иммобилизации позвоночника.
Обратим наше внимание на шейные воротники. Многие системы СМП сделали свой выбор в пользу жестких воротников без спинальных щитов. Насколько такой подход предпочтителен и эффективен?
Иммобилизация шеи
Интересно, что один из первых протоколов, значительно изменивший способ иммобилизации позвоночника, появился в нескольких агентствах СМП в Северной Калифорнии. Они решительно изменили свои протоколы, отказавшись от жестких шейных воротников и перейдя на мягкие.
Те из нас, кто давно работает в СМП, помнят, что мягкие воротники применялись при подозрении на спинальную травму до тех пор, пока не появились жесткие. Чтобы понять, почему мы переключились на жесткие воротники, важно вспомнить некоторые идеи, определившие традиционные способы иммобилизации позвоночника. Они основывались на следующих допущениях:
- Пострадавшие от механического воздействия пациенты могут иметь нестабильную травму шейного отдела позвоночника (ШОП).
- Дополнительные движения в ШОП могут привести ко вторичному повреждению спинного мозга сверх повреждения, вызванного изначальным травмирующим воздействием.
- Наложение жесткого или полужесткого шейного воротника может предотвратить потенциально опасные движения ШОП.
- Иммобилизация позвоночника — это относительно безвредная процедура, следовательно, ее можно широко применять с низким риском осложнений, в том числе в качестве меры предосторожности.
Нестабильная травма шейного отдела позвоночника?
Нестабильные травмы ШОП и правда встречаются, но относительно редко. В Соединенных Штатах ежегодно регистрируется приблизительно 12 000 новых случаев спинальной травмы. Большинство из них являются следствием столкновения автомобилей.
За последние несколько лет число пациентов с тетраплегией уменьшилось. [2] У стабильных пациентов в сознании встречаемость клинически значимой травмы ШОП чрезвычайно мала. [3]
Критерии NEXUS (National Emergency X-Radiography Utilization Study, Национальное исследование использования экстренной рентгенографии) и Канадские правила ШОП были разработаны, чтобы помочь врачам определить, какие пациенты с вероятной травмой ШОП требуют лучевой диагностики (например, КТ, рентген, МРТ). [4], [5]
Если пациенту не нужна лучевая диагностика, то ему не нужна и иммобилизация. Это положение легло в основу разработки протоколов выборочной иммобилизации позвоночника для СМП. [6]
Термин “иммобилизация позвоночника” был впоследствии заменен на “ограничение движений позвоночника”, ОДП, т. к. было установлено, что позвоночник не может быть полностью обездвижен. Протоколы выборочной иммобилизации позвоночника были признаны точными и эффективными. [7]
Введение протокола выборочной иммобилизации позвоночника в масштабах целого штата Мэн сократило количество этих манипуляций более чем на 50%. В результате диагноз нестабильного повреждения позвоночника был пропущен только у 1 пациента из 32 000 случаев догоспитальной помощи по поводу травмы. [8]
Протоколы ОДП широко использовались в СМП годами и безопасно сократили количество случаев иммобилизации позвоночника. Однако многие организации весьма неохотно переходили на новые протоколы. [9]
Затем были изучены открытые повреждения шеи. Иммобилизация шеи при открытых повреждениях была всеобщей практикой. Однако, было установлено, что спинальная травма при открытых повреждениях шеи встречается весьма редко. [10]
Более того, было выявлено, что иммобилизация шеи при открытых повреждениях ухудшает исходы лечения. [11], [12] Такие травмы очевидны при физикальном обследовании, и профилактическая иммобилизация не имеет смысла. [13]
Основываясь на приведенных данных, Американский хирургический колледж (American College of Surgeons) при разработке руководств и протоколов (в том числе Prehospital Trauma Life Support) ввел ограничения на иммобилизацию позвоночника у пациентов с открытыми повреждениями. [14]
Можно ли усугубить повреждение?
Нас всегда учили, что дополнительные движения позвоночника у пациентов со спинальной травмой ухудшают состояние или приводят ко вторичному повреждению. На самом деле нет данных, которые это подтверждают. [15]
На то есть ряд причин: во-первых, травматогенез спинальной травмы обычно связан с намного более сильным воздействием, чем обычное движение в ходе лечебных мероприятий.
Естественный ответ тела на серьезное повреждение шейного отдела позвоночника обеспечивает подобие шины: мышцы шеи сокращаются, что в сочетании с болью ограничивает дополнительные резкие движения.
Можно ли предотвратить повреждающие движения?
Во-первых, как упоминалось ранее, отсутствуют научные данные о вторичных повреждениях в результате обычных движений шейного отдела позвоночника. Даже если допустить, что вторичное повреждение возможно, чтобы остановить движение в шейном отделе позвоночника, потребуется полностью обездвижить шею во всех осях подвижности. Это затруднительно, так как диапазон движений шейного отдела позвоночника достаточно широк (смотри рисунок 1).
Абсолютно отсутствуют доказательства о том, что шейный отдел позвоночника может быть иммобилизирован в какой-либо существенной степени. Послеоперационные нейрохирургические гало-аппараты при правильной установке допускают 4 степени свободы движений. [17]
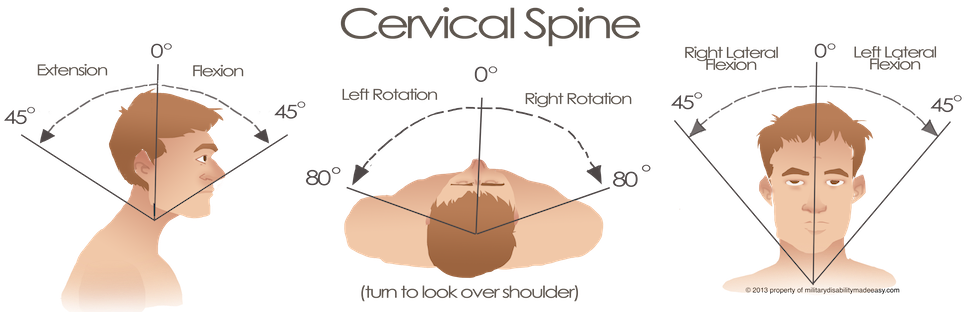
Рисунок 1. Объем движений шейного отдела позвоночника (слева направо: разгибание-сгибание, вращение влево-вправо, правое-левое боковое сгибание)
В исследовании 1998 года установлено, что стандартные жесткие воротники, используемые в больницах (например, Aspen collar), сокращают подвижность позвоночника, но по-настоящему не иммобилизируют позвоночник. Авторы отмечают: “Иммобилизация шейного отдела позвоночника – миф”. [18] Стандартные догоспитальные воротники допускают еще большую подвижность. [19], [20]
Безвредно?
Неоднократно обсуждалось, что иммобилизация позвоночника – сравнительно безвредная процедура, и польза от нее однозначно перевешивает любой возможный риск. Часто говорили: когда сомневаешься, иммобилизируй позвоночник. Во многом это обусловлено Национальным стандартом для EMT 1984 года.
По причинам, которые остаются неясными по сей день, было принято решение сделать протокол EMT проще, чтобы больше людей смогли пройти обучение. Было намного проще учить EMT применять иммобилизацию позвоночника в каждом случае, чем учить их определят, каким пациентам она действительно нужна.
Вскоре показанием для догоспитальной иммобилизации позвоночника стало просто присутствие пациента. Этот паралич рассудка привел к помешательству на иммобилизации всех пациентов: страдающих от судорожных припадков, упавших с высоты своего роста, попавших в минимальные ДТП. Мы получаем массовое поступление пострадавших из автомобиля с пятью пассажирами, каждый из которых чувствует небольшую боль в спине и шее, и, следовательно, должен быть иммобилизирован.
Изначально иммобилизация “на всякий случай” имела какой-то смысл. Теперь серьезные исследования показали, что иммобилизация шейного отдела позвоночника, в частности, наложение жесткого шейного воротника, потенциально опасная процедура [21] по следующим причинам.
Шейные воротники мешают обеспечивать проходимость дыхательных путей, что подтверждается научными исследованиями. Даже правильно наложенный шейный воротник сокращает открывание рта на 25% и более.[22]
Интересно, что отсутствуют документально подтвержденные случаи, когда эндотрахеальная интубация вызвала или ухудшила течение травмы шейного отдела позвоночника. [23] В тоже время, сколько пациентов с травмой умерли от невозможности восстановить проходимость дыхательных путей в связи с наложением шейного воротника?
Даже правильно наложенный жесткий шейный воротник может привести к увеличению внутричерепного давления. Это особенно опасно, так как многие пострадавшие со спинальной травмой также имеют черепно-мозговую травму, при которой повышение внутричерепного давления может быть смертельным.
Шейные воротники могут быть достаточно тугими, чтобы ограничить венозный отток от головы через яремные вены. При этом они не ограничивают артериальный кровоток через сонные и позвоночные артерии. Сохранённый приток при ограниченном оттоке в условиях замкнутого внутричерепного пространства вызывает повышение внутричерепного давления. Степень повышения давления может варьировать, но данное явление было неоднократно документировано. [24, 25, 26]
Шейные воротники увеличивают подвижность позвоночника при высоких травмах шейного отдела. Травмы атлантозатылочного сустава и верхних (с С1 по С4) шейных позвонков наиболее опасны. Наложение жесткого шейного воротника вызывает отделение С1 от С2, таким образом растягивая спинной мозг.
Это было впервые выявлено у пациента, прошедшего лучевую диагностику, и впоследствии изучено на трупах, у которых наложение шейного воротника приводило к отделению С1 от С2 на 7,3 +- 4,0 мм. [27] Таким образом, при высоких травмах ШОП шейный воротник может ухудшить состояние пациента.
Шейные воротники вызывают пролежни. Они редко проявляются на догоспитальном этапе, однако сдавление мягких тканей, вызванное воротником, впоследствии может вызвать пролежни, которые помимо болезненных ощущений сопровождаются риском развития вторичной инфекции. [28, 29]
Шейные воротники неудобны для пациента. В связи с этим в больнице стараются как можно быстрее освободить пострадавшего от спинального щита и снять с него шейный воротник.
Шейные воротники могут привести к необоснованному повышению лучевой нагрузки при диагностических исследованиях. Медицинский персонал догоспитального этапа должен понимать, что происходит с пациентом после доставки в больницу. Это особенно важно для пациентов со спинальной травмой.
Наложение шейного воротника вызывает дискомфорт, как и транспортировка на спинальном щите. Даже через непродолжительное время иммобилизированный пациент будет ощущать боль и напряжение в ШОП. [30, 31] Когда пациента будут обследовать в ED или травмоцентре, лечащий врач, среди прочего, будет исследовать ШОП на предмет болезненности по средней линии, чтобы определить показания к лучевой диагностике. И критерии NEXUS, и Канадские правила ШОП частично основаны на болезненности по средней линии шейного отдела позвоночника.
Часто пациенты, исходно не отмечавшие подобных симптомов, начинали испытывать их после непродолжительного времени, проведенного на спинальном щите. [32]
Наличие болезненности может послужить основанием для применения лучевой диагностики. В исследовании, объектом которого стала группа пациентов детского возраста, было выявлено, что дети, которые были иммобилизированы на догоспитальном этапе, получали больше диагностических исследований, чаще госпитализировались в стационар, чаще помещались в ОРИТ и испытывали более выраженную боль по сравнению с пациентами, которые не подвергались иммобилизации. [33]
Шейные воротники могут способствовать ложному ощущению безопасности: как только у пациента иммобилизирована шея, медицинский персонал начинает считать, что он в безопасности, и его можно спокойно перемещать. Но мы-то с вами знаем, что ничего там не иммобилизировано.
2015 и далее
Изменения в догоспитальных протоколах иммобилизации позвоночника стремительно происходят по всей стране. В связи с серьезностью изменений многие системы СМП производят модифицируют свои протоколы поэтапно. Некоторые просто пытаются сократить использование спинальных щитов, другие исключают устройства фиксации головы.
Кто-то сделал выбор в пользу жестких шейных воротников с последующим укладыванием пациента на мягкий матрас. Некоторые полностью заменили жесткие воротники на мягкие. Ведь теперь известно, что никакое устройство не обеспечивает истинную иммобилизацию позвоночника.
Информация о проблемах, связанных с жесткими воротниками, также получила широкое распространение. Мягкий воротник не обездвиживает шею, но служит напоминанием пациенту ограничить движения шеи.
Такой способ сравним по эффективности иммобилизации с жестким воротником, но намного комфортнее для пациента. Такова была идея использования мягких воротников 30 – 40 лет назад, и она сохраняет смысл по сегодняшний день.
Исследование 2010 года, хоть и проводилось не на догоспитальном этапе, сравнивало жесткие шейные воротники с мягкими при сгибании, разгибании, боковых наклонах и вращении головы и шеи. Хотя жесткий воротник ограничивал диапазон движений сильнее, чем мягкий, подвижность при выполнении функциональных заданий существенно не различалась в обеих группах. [34]
Заключение
Потребовалось более 20 лет, чтобы создать корпус научных доказательств, определивших изменение методов иммобилизации позвоночника. Все это время нами руководила не доказательная медицина, а страх утяжелить или пропустить спинальную травму, страх судебного преследования.
Так мы причиняли неудобство нашим пациентам, иногда вредили им, и делали заботу об их здоровье более сложной и дорогостоящей. Теперь мы можем сказать, что сделали важны шаг к удовлетворенности потребителя.
Важно отметить, что мы не должны отбрасывать различные средства перемещения пациентов. Спинальные щиты сохраняют свою роль при извлечении пострадавших. Ковшовые и корзиночные носилки – отличные устройства для перемещения пациентов, особенно по пересеченной местности.
Вакуумный матрас – также отличное устройство и обеспечивает, возможно, наилучшую иммобилизацию позвоночника.
Не хотелось бы выплеснуть с водой ребенка, наша цель – обеспечить лучшую из возможных научно обоснованную медицинскую помощь для наших пациентов и повысить уровень их комфорта.
Список источников
1. Benger J, Blackham J. Why do we put cervical collars on conscious trauma patients? Scand J Trauma Resusc Emerg Med. 2009;17:44.
2. Spinal cord injury facts and figures at a glance. (March 2013.) National Spinal Cord Injury Statistical Center. Retrieved Oct. 15, 2014, from www.nscisc.uab.edu/PublicDocuments/fact_figures_docs/Facts%202013.pdf.
3. Hoffman JR, Wolfson AB, Todd K, et al. Selective cervical spine radiography in blunt trauma: Methodology of the National Emergency X-Radiography Utilization Study (NEXUS). Ann Emerg Med. 1998;32(4):461–469.
4. Hoffman JR, Mower WR, Wolfson AB, et al. Validity of a set of clinical criteria to rule out injury to the cervical spine in patients with blunt trauma. National Emergency X-Radiography Utilization Study Group. N Engl J Med. 2000;343(2):94–99.
5. Stiell IG, Wells GA, Vandemheen KL, et al. The Canadian C-spine rule for radiography in alert and stable trauma patients. JAMA. 2001;286(15):1841–1848.
6. Domeier RM, Swor RA, Evans RW, et al. Multicenter prospective validation of prehospital clinical spinal clearance criteria. J Trauma. 2002;53(4):744–750.
7. Domeier RM, Frederiksen SM, Welch K. Prospective performance assessment of an out-of-hospital protocol for selective spine immobilization using clinical spine clearance criteria. Ann Emerg Med. 2005;46(2):123–131.
8. Burton JH, Dunn MG, Harmon NR, et al. A statewide, prehospital emergency medical service selective patient spine immobilization protocol. J Trauma. 2006;61(1):161–167.
9. Morrissey JF, Kusel ER, Sporer KA. Spinal motion restriction: An educational and implementation program to redefine prehospital spinal assessment and care. Prehosp Emerg Care. 2014;18(3):429–432.
10. Lustenberger T, Talving P, Lam L, et al. Unstable cervical spine fracture after penetrating neck injury: A rare entity in an analysis of 1,069 patients. J Trauma. 2011;70(4):870–872.
11. Haut ER, Kalish BT, Efron DT, et al. Spine immobilization in penetrating trauma: More harm than good? J Trauma. 2010;68(1):115–121.
12. Vanderlan WB, Tew BE, McSwain NE. Increased risk of death with cervical spine immobilisation in penetrating cervical trauma. Injury. 2009;40(8):880–883.
13. Lustenberger T, Talving P, Lam L, et al. Unstable cervical spine fracture after penetrating neck injury: A rare entity in an analysis of 1,069 patients. J Trauma. 2011;70(4):870–872.
14. Stuke LE, Pons PT, Guy JS, et al. Prehospital spine immobilization for penetrating trauma: Review and recommendations from the Prehospital Trauma Life Support Executive Committee. J Trauma. 2011;71(3):763–770.
15. Manoach S, Paladino L. Manual in-line stabilization for acute airway management of suspected cervical spine injury: Historical review and current questions. Ann Emerg Med. 2007;50(3):236–245.
16. Perry SD, McLellan B, McIlroy WE, et al. The efficacy of head immobilization techniques during simulated vehicle motion. Spine (Phila Pa 1976). 1999;24(17):1839–1844.
17. Johnson RM, Owen JR, Hart DL, et al. Cervical orthoses: A guide to their selection and use. Clin Orthop. 1981;(154):34–45.
18. Hughes SJ. How effective is the Newport/Aspen collar? A prospective radiographic evaluation in healthy adult volunteers. J Trauma. 1998;45(2):374–378.
19. Sundstrøm T, Asbjørnsen H, Habiba S, et al. Prehospital use of cervical collars in trauma patients: A critical review. J Neurotrauma. 2014;31(6):531–540.
20. Holla M. Value of a rigid collar in addition to head blocks: A proof of principle study. Emerg Med J. 2012;29(2):104–107.
21. Swartz EE, Del Rossi G. Cervical spine alignment during on-field management of potential catastrophic spine injuries. Sports Health. 2009;1(3):247–252.
22. Goutcher CM, Lochhead V. Reduction in mouth opening with semi-rigid cervical collars. Br J Anaesth. 2005;95(3):344–348.
23. Sutcliffe AJ. Spinal cord injury and direct laryngoscopy—the legend lives on. Br J Anaesth. 2000;85(4):665.
24. Davies G, Deakin C, Wilson A. The effect of a rigid collar on intracranial pressure. Injury. 1996;27(9):647–649.
25. Stone MB, Tubridy CM, Curran R. The effect of rigid cervical collars on internal jugular vein dimensions. Acad Emerg Med. 2010;17(1):100–102.
26. Mobbs RJ, Stoodley MA, Fuller J. Effect of cervical hard collar on intracranial pressure after head injury. ANZ J Surg. 2002;72(6):389–391.
27. Ben-Galim P, Dreiangel N, Mattox KL, et al. Extrication collars can result in abnormal separation between vertebrae in the presence of a dissociative injury. J Trauma. 2010;69(2):447–450.
28. Ham HW, Schoonhoven L, Galer A, et al. Cervical collar–related pressure ulcers in trauma patients in intensive care unit. J Trauma Nurs. 2014;21(3):94–102.
29. Sparke A, Voss S, Benger J. The measurement of tissue interface pressures and changes in jugular venous parameters associated with cervical immobilisation devices: A systematic review. Scand J Trauma Resusc Emerg Med. 2013;21:81.
30. Chan D, Goldberg R, Tascone A, et al. The effect of spinal immobilization on healthy volunteers. Ann Emerg Med. 1994;23(1):48–51.
31. Lerner EB, Billittier AJ 4th, Moscati RM. The effects of neutral positioning with and without padding on spinal immobilization of healthy subjects. Prehosp Emerg Care. 1998;2(2):112–116.
32. March JA, Ausband SC, Brown LH. Changes in physical examination caused by use of spinal immobilization. Prehosp Emerg Care. 2002;6(4):421–424.
33. Leonard JC, Mao J, Jaffe DM. Potential adverse effects of spinal immobilization in children. Prehosp Emerg Care. 2012;16(4):513–518.
34. Miller CP, Bible JE, Jegede KA, et al. Soft and rigid collars provide similar restriction in cervical range of motion during fifteen activities of daily living. Spine (Phila Pa 1976). 2010;35(13):1271–1278.





